川崎病とはどんな病気か最新のガイドラインをもとに解説します
今回は小児の発熱の原因として見逃してはならない病気「川崎病」について最新のガイドラインをもとに詳しく解説していきます。
川崎病とは
川崎病は主として4歳以下の乳幼児に好発する原因不明の疾患で、冠動脈病変を高頻度に発症する血管炎症候群とされています。
日本人によって発見された病気で、1967年「指趾の特異的落屑を伴う小児の急性熱性皮膚淋巴腺症候群」として、川崎富作先生によって初めて報告されました。


初期においては予後が良好な疾患と考えられていましたが、中には突然死することが発見されて、その大部分に冠動脈瘤が認められることが明らかになりました。
そのため冠動脈病変をいかにして合併させないかが川崎病の治療の大事なポイントになってきます。
川崎病の症状と診断基準について
その症候は以下の主要症状と参考条項とに分けられます。
【主要症状】
- 1. 発熱
- 2. 両側眼球結膜の充血
- 3. 口唇の紅潮、いちご舌、口腔咽頭粘膜のびまん性発赤
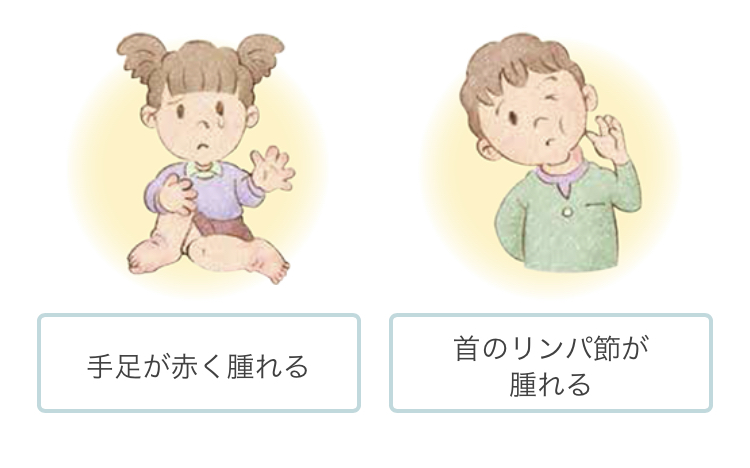
- 4. 発疹(BCG 接種痕の発赤を含む)
- 5. 四肢末端の変化: (急性期)手足の硬性浮腫、手掌足底または指趾先端の紅斑 (回復期)指先からの膜様落屑
- 6. 急性期における非化膿性頸部リンパ節腫脹



川崎病の場合、全身の血管の炎症が起きているとされています。
そのため発熱以外に眼や唇、皮膚の赤みが目立ってくるのが特徴です。
ただあくまでも典型例での症状であり、発熱以外に他の症状は全く認めないこともあり診断に苦慮することも多いです。
他には、非化膿性頸部リンパ節腫脹(超音波検査で多房性を呈することが多い)の頻度は年少児では約65%と他の主要症状に比べて低いですが、3歳以上では約90%に見られ初発症状になることも多いとされています。
【診断基準】
a. 6つの主要症状のうち、経過中に5症状以上を呈する場合は、川崎病と診断する。
b. 4主要症状しか認められなくても、他の疾患が否定され、経過中に断層心エコー法で冠動脈病変(内径のZスコア+2.5 以上、または実測値で5歳未満3.0mm 以上、5歳以上 4.0mm 以上) を呈する場合は、川崎病と診断する。
c. 3主要症状しか認められなくても、他の疾患が否定され、冠動脈病変を呈する場合は、不全型川崎病と診断する。
d. 主要症状が3または4症状で冠動脈病変を呈さないが、他の疾患が否定され、参考条項から川崎病がもっとも考えられる場合は、不全型川崎病と診断する。
e. 2主要症状以下の場合には、特に十分な鑑別診断を行ったうえで、不全型川崎病の可能性を検討する。
【参考所見】
参考所見としては以下のものがあります。
【参考条項】 以下の症候および所見は、川崎病の臨床上、留意すべきものである。
1. 主要症状が4つ以下でも、以下の所見があるときは川崎病が疑われる。
- 1) 病初期のトランスアミナーゼ値の上昇
- 2) 乳児の尿中白血球増加
- 3) 回復期の血小板増多
- 4) BNP または NT pro BNP の上昇
- 5) 心臓超音波検査での僧帽弁閉鎖不全・心膜液貯留
- 6) 胆嚢腫大
- 7) 低アルブミン血症・低ナトリウム血症
2. 以下の所見がある時は危急度が高い。
- 1) 心筋炎
- 2) 血圧低下(ショック)
- 3) 麻痺性イレウス
- 4) 意識障害
基本的には川崎病の主症状が5/6以上あれば川崎病の診断となりますが、5つ以上の症状を満たさなくても、冠動脈病変がある場合や、その他の疾患の可能性は否定されて症状・経過から川崎病が疑われる場合も川崎病の診断をつけることができます。
また、川崎病の急性期の致命率は0.1%未満であるとされています。
川崎病診断の手引き改訂6版の変更点
今回川崎病診断の手引きが6版に改定されて以下の点が変更になりました。
| 1. | 主要症状の発熱に関して、「5日以上続く」と「(ただし、治療により5日未満で解熱した場合も含む)」を削除し、発熱の日数は問わないことになった。 |
| 2. | 従来「不定形発疹」とされていた皮膚症状に、(BCG接種痕の発赤を含む)を記載したため、全体の表記は「発疹」とした。 |
| 3. | 四肢末端の変化の項で、「掌蹠」を簡潔に「手掌足底」とした。 |
| 4. | 診断方法とその分類について、これまで同様、6主要症状中で認める症状数と冠動脈病変の有無によって決定する方法をパターン別に記述したもので、実際の臨床現場での検討方法に近い内容と考えている。 |
これまで5日間の発熱が診断基準に組み込まれていましたが発熱の日数は問わず、参考所見とされていたがBCG接種痕の発赤もひとくくりで発疹となりました。
また今回の改定では冠動脈病変が重要視されており、ほかの川崎病症状を満たさなくても川崎病に特異的な症状ということで診断基準の大きなウエイトを占めるようになりました。
これまでは川崎病だろうと思っても症状が満たさない症例が多かったので、個人的にはありがたいと思っています。
国内での発症頻度について
川崎病の年間患者数は1990年代から漸増し, 2015年には1万6323人でピークに達しています。
第24回全国調査成績では2016年には0〜4歳人口10万対309人ときわめて高い罹患率を示し、2005年から10年続けて毎年1万人を超える患者の発症がみられています。
川崎病は他の人にうつるのか?
川崎病は感染症ではないのでうつりません。
川崎病はウイルスなどの感染症をきっかけに引き起こされるという仮説もあるのですが、現在のところはっきりとした原因はわかっていません。
原因は?
遺伝や感染などの環境因子などが複合的に影響して発症するのではと言われていますが、まだ明らかな原因は不明です。
ダニの関与もあるのではという仮説がありますがこれもはっきりとした因果関係は不明です。
遺伝や再発について
川崎病の再発例は3〜4%に、同胞例(兄弟も川崎は1〜2%にみられるとされます。
なんらかの遺伝因子が関与しているのではといわれていますが、現在研究段階です。
予後・合併症
川崎病の合併症としては冠動脈病変、つまり冠動脈の拡張や瘤(こぶ)を作ってしまうことがあります。
全国調査によると、冠動脈病変の併発例は年間500〜800例とされています。
その他に頻度としては少ないですが弁膜病変や心筋梗塞も報告されています。
治療
冠動脈病変の発症を抑制するために、発病後 10日以内に炎症を鎮静化することが重要です。
治療はガンマグロブリン大量療法とアスピリンの内服を行います。
他にはステロイドや免疫抑制剤の併用、治療抵抗性の川崎病の場合は血漿交換療法、インフリキシマブ、ウリナスタチンの投与を行います。
まとめ

川崎病は日本人には比較的多く発症する病気ですが、まだ原因も明らかになっていないのです。
今後さらに原因など解明が進み迅速検査や新たな治療薬の開発が望まれます。
今回はガイドラインをもとに解説しましたが、さらに詳しく知りたい方はこちらの本も参照してみてください。
皆さんも川崎病を疑う症状があったり長く続く熱がある場合は小児科を受診して相談してみてくださいね。
川崎病診断の手引き 改訂第6版. 日本川崎病学会
川崎病急性期治療のガイドライン.日本小児循環器学会